当院では公式LINEアカウントを運用することといたしました。新型コロナワクチン接種やインフルエンザなど各種ご案内を行っておりますので、是非ご登録下さい!↓のアイコンをクリック!

糖尿病とは慢性的に血糖値が高くなる病気のことです。1型糖尿病、2型糖尿病、妊娠糖尿病などがあります。
1型糖尿病は膵β細胞の破壊により絶対的なインスリン欠乏に陥る糖尿病で、通常は生存のためにインスリン投与が必要となります。膵抗原に対する様々な抗体が検出される症例が多いことから自己免疫機序による膵β細胞機能破壊が病因と推定されています。しかし、特発性とよばれる、膵島抗原に対する抗体が検出されない例もあります。
膵β細胞の破壊の速度は様々で、典型的なものは糖尿病症状発症から数週ないし数か月で膵β細胞が完全に破壊されインスリン依存となる急性発症型ですがが、数日の経過で急激に進行してインスリン依存状態となる劇症1型糖尿病、数年の経過を経て破壊が進みインスリン依存となる緩徐進行型も存在します。また、1型糖尿病ではBasedow病、慢性甲状腺炎、Addison病など自己免疫疾患を合併することがあり、注意が必要です。
2型糖尿病は日本人の糖尿病の大多数を占め、膵β細胞からのインスリンの分泌低下と筋肉、肝臓、脂肪組織におけるインスリン感受性のていかの両者があわさって発症します。高血糖の進行は緩やかで、糖尿病に特徴的な自覚症状や合併症が乏しいなど、比較的早期には診断が得られず経過することも少なくありません。1型糖尿病とは異なり、生存のために生涯を通じてインスリン投与が必要不可欠となるケースは稀であり、多くは減量など生活習慣の改善と薬物療法でインスリン抵抗性が改善すると血糖値が正常化します。発症、進展には過食・肥満・加齢・運動不足などの環境因子が関与すると同時に遺伝因子も深く関与しているため、親・きょうだいが糖尿病にかかっている場合には2型糖尿病発症の危険因子となります。2型糖尿病は40歳以上に最も多くみられますが、現在では若年での発症も増加しており、あらゆる年齢層での発症が認められており、適切な経過観察が必要です。
妊娠糖尿病は妊娠中に初めて発見、または発症した糖尿病に至っていない糖代謝異常と定義されています。明らかな糖尿病は妊娠糖尿病に含みません。妊娠期間中の高血糖は軽度でも母児に悪影響を与えるため診断、管理に特別の配慮が必要であること、また産後に母体の糖代謝異常が改善しても一定期間後に糖尿病を発症するリスクが高いことから、独立した項目として取り扱われています。妊娠糖尿病の危険因子には、尿糖陽性、糖尿病家族歴、肥満、過度の体重増加、巨大児出産の既往、年齢などがあります。
糖尿病とは血糖値が慢性的に上昇する病気で、軽度の場合には症状が無いことがほとんどです。ただ、血糖値が高くなってくると
☑何となく体がだるい
☑のどが渇く
☑沢山水分が欲しくなる
☑おしっこの量が増える
☑両手両足の感覚が鈍くなったような気がする
☑ダイエットをしていないのに体重が減ってくる
☑こむら返りをよくする
などの症状が出てくることがあります。中には目のかすみをおっしゃる方もおられるので、高血糖から出てくる症状は千差万別です。ただ、何らかの体調不良がある場合に糖尿病がその原因であることは珍しいことではないので、健康診断などで「少し血糖値が高いですね。」、「糖尿病の【け】がありますね」、「糖尿病予備軍です」など少しでも血糖値の異常を指摘された方は医療機関への受診を強くお勧めいたします。
- 糖尿病と診断されました。どのような治療を受けるといいのでしょうか。
「糖尿病とはどのような病気ですか?」でお答えしました通り、一口に糖尿病といっても様々な糖尿病があり、その病型により受けるべき治療内容は異なります。まずは糖尿病治療薬として我々が使用可能な薬剤とその特性をまとめましたのでご参考にしていただければ幸いです(糖尿病治療ガイドより引用・抜粋)。
内服薬
| 機序 | 種類 | 主な作用 |
| インスリン抵抗性改善系 | ビグアナイド薬 | 肝臓での糖新生の抑制 |
| チアゾリジン薬 | 骨格筋・肝臓でのインスリン感受性の改善 |
インスリン分泌促進系
| スルホニル尿素(SU)薬 | インスリン分泌の促進 |
| 速効型インスリン分泌促進薬(グリニド薬) | より速やかなインスリン分泌の促進・食後高血糖の改善 |
| DPP-4阻害薬 | 血糖依存性のインスリン分泌促進とグルカゴン分泌抑制 |
| GLP-1受容体作動薬 | 血糖依存性のインスリン分泌促進とグルカゴン分泌抑制 |
糖吸収・排泄調整系
| α-グルコシダーゼ阻害薬(α-GI) | 炭水化物の吸収遅延・食後高血糖の改善 |
| SGLT2阻害薬 | 腎での再吸収阻害による尿中ブドウ糖排泄促進 |
注射薬
| 分類 | 種類 | 注意点 |
| インスリン分泌促進系 | GLP-1受容体作動薬 | 血糖依存性のインスリン分泌促進とグルカゴン分泌抑制、医師の指示通りに打つ |
| インスリン | 超速効型(ultra rapid) | 現時点で効果発現が最も速いインスリン、食事開始時に打つ |
| 超速効型(rapid) | 効果発現が速いインスリン、食直前に打つ |
| 速効型(regular) | 超速効型の次に効果発現が速いインスリン、食事30分前に打つ |
| 中間型 | 効果発現がゆっくりとしたインスリン、決まったタイミングで打つ |
| 持効型 | 効果発現が一番遅いが1日を通して安定したインスリン濃度を保つことが出来るインスリン、決まったタイミングで打つ |
超速効型の中でも2019年から日本で使用可能になったultra rapidは、従来のrapidよりもインスリンの効果発現が速いので、注意して使用する必要があります。
また内服薬と注射薬のどちらにも言えることですが、複数の成分が配合された配合剤や配合注という、複数の薬剤を別々に使用するより簡便な薬剤も使用することもありますので、御自身の使用されている薬剤について質問があれば主治医の先生や薬剤師の先生に確認されるとよいでしょう。特に体調不良で食事がとれない時には内服しない方がよいお薬もありますので、注意が必要です。
肥満症については、日本肥満学会が肥満とは「体脂肪組織に脂肪が過剰に蓄積した状態」と定義しています。
日本人では体格指数BMI(body mass index)が25kg/m^2を超えると肥満と診断されます。
健康診断でもよく見かける項目ですし、皆さんもご存じではないでしょうか?
計算方法は「体重(kg)/身長(m)/身長(m)」で求めます。
では「肥満症」とはどのようなものでしょうか?
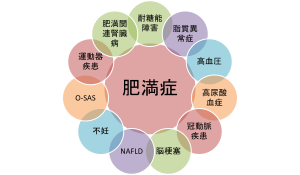
「肥満症は肥満に起因ないし関連する健康障害(表1)を合併するか,その合併が予測される場合で、医学的に減量を必要とする病態をいい、疾患単位として取り扱う」とされています。
—————————————————————————————–
表 1 肥満に起因ないし関連し,減量を要する健康障害(肥満症診療ガイドライン 2016 より)
1.耐糖能障害(2 型糖尿病・耐糖能異常など)
2.脂質異常症
3.高血圧
4.高尿酸血症・痛風
5.冠動脈疾患:心筋梗塞・狭心症
6.脳梗塞:脳血栓症・一過性脳虚血発作(TIA)
7.脂肪肝(非アルコール性脂肪性肝疾患/NAFLD)
8.月経異常、不妊
9.睡眠時無呼吸症候群(SAS)・肥満低換気症候群
10.運動器疾患:変形性関節症(膝、股関節)・変形性脊椎症、手指の変形性関節症
11.肥満関連腎臓病
—————————————————————————————–
イメージとしてはこんな感じになります。

肥満に関連する病気は沢山あるのです。なかなかイメージしにくいですよね。
肥満という状態は内科疾患だけではなく、整形外科や産科領域にも悪い影響を及ぼすことが知られています。
「肥満は万病のもと」とも言われます。美味しく食事をとることが人生の楽しみの一つであることは異論の余地はないと思いますし、私自身もどちらかというと美味しく食事をとりたいと思う方です。ただ楽しみが過ぎて健康を害し、治療しないといけなくなってしまうのでは本末転倒ですので、その点は注意していきたいものですね。
日本人の場合、BMIが25を超えると「肥満」と呼ばれます。ご質問にあるような肥満の程度を表す表現に「高度肥満」というカテゴリーがあります。これはBMIが35以上の場合に呼ばれる状態で、肥満の中でもコントロールが容易ではないとされる状態です。例えば身長170cmの方の場合、72.25kg以上であれば肥満と診断されます。101.15kg以上であれば高度肥満と診断されます。
生まれついての肥満の方はそれほど多くなく、多くの場合は学業や仕事などを行っているうちに運動不足になったり、間食や食事量が増えてしまったりして肥満に陥り、体重が増えていくケースをよく経験します。
「体重が重たいな」と気が付いた時点でご自身で努力したり、医療機関を受診することによって、減量のきっかけとされることが多いのですが、気が付くのが遅くなり適切な治療や介入が行われないと高度肥満に進行していきます。
肥満症に苦しんでおられる方は、肥満でとても悩んでいるのだけれども、どのようにすれば良いのかわからなくて、困ってしまって、自分で抱えてしまって、良い結果が出せないことも多い様に感じます。
もし肥満でお悩みの方がおられましたら、一度当院にご相談ください。一緒に解決策を見つけていきましょう。
いいえ、全ての肥満がそうとは限りません。肥満の多くは原発性肥満であり、特に原因疾患の無い肥満で、このタイプの肥満は生活習慣の改善で徐々に減量していくことが多いです。それとは別に原因疾患があって、その結果として肥満に陥る病気があります。これを二次性肥満症といいます。それは甲状腺の病気だったり、下垂体の病気だったり、副腎の病気だったり、様々な原因が考えられます。二次性肥満症の場合、原因疾患の治療を行わなければ、どれだけ生活習慣を改善しても目に見えるような減量の成果はあがりません。これらは医療機関を受診して、採血検査など精密検査を受けなければ診断することが出来ません。当院では肥満に関わる採血検査を受けて頂くことが可能です。その結果、CT検査等より詳しい検査が必要になった場合にはご希望される医療機関や当院と連携している医療機関での精密検査を受けて頂くことが可能です。
肥満の治療は食事療法、運動療法が基本になります。現在の体型を維持するための食事量を取ってしまいがちですので、まずは食事量を減らすところから開始を行います。いきなり激しい運動療法を行うと足腰を痛めてしまい、逆に運動が出来ずに体重が増えてしまうこともありますので、慌てずに食事療法から取り組むことが大切です。体重が減ってくると基礎代謝が低下しますので、食事療法だけで取り組むと減量効果にも限界が出てきます。軽いウオーキング程度からで大丈夫なので、体を動かす習慣を身につけるとよいでしょう。それでも体重が思うように減らない場合には、薬物療法を考慮します。現在日本では肥満症に対する薬物療法はmazindolというお薬しか承認されていません。2型糖尿病を合併している肥満症の方には、2型糖尿病として承認されている薬剤の中で体重コントロールに有効な薬剤の併用を検討します。それでも減量が思うようにいかない方の場合には手術療法を検討します。日本で一番普及している減量手術の術式は腹腔鏡下袖状胃切除術という術式です。減量手術の対象となる方で、ご希望の方は当院より減量手術が可能な医療機関へのご紹介が可能です。但し、mazindolによる薬物療法や手術療法はBMIなど一定の条件がありますので、治療をご希望の方は一度当院でご相談ください。
当院では下記アプリを採用しております。当院の紹介ページへのアクセスは下記バナーをクリックしてください。

2021年5月よりオンライン診療を開始いたしました。下記バナーをクリックして頂ければ案内ページにアクセスできます。

calooは「最適な医療機関で最適な治療を受けていただく」ための病院口コミ検索サイトです。当院の情報が記載されていますので、当院以外にも眼科・歯科など様々な医療機関をお探しの方は一度ご覧ください。

現在当院では職員の募集を行っておりませんが、当院の取材記事が掲載されておりますので、一度ご覧ください。

・当院では帯状疱疹ウイルスワクチンの接種が可能です(予約制)。下記サイトなどをご参照下さい。

・子宮頸がん予防ワクチン(HPVワクチン)の接種が可能です(予約制)。
子宮頸がん情報サイト「allwoman.jp」 もしくは 子宮頸がん予防情報サイト「もっと守ろう.jp」などをご参照ください。